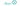Сиптомы
- Лихорадка – резкое повышение температуры тела до тридцати восьми – сорока градусов Цельсия в первые сутки заболевания, сопровождающееся ознобом и головной болью
- Ангина – острое воспаление небных миндалин с ярко-красной гиперемией зева, гнойными налетами и болезненностью при глотании, сохраняющееся в течение пяти – семи дней
- Сыпь – мелкоточечные высыпания ярко-красного цвета, возникающие на вторые сутки болезни на фоне покрасневшей кожи, преимущественно в местах сгибов конечностей и на боковых поверхностях туловища, при надавливании бледнеют и исчезают на несколько секунд
- Малиновый язык — увеличение сосочков и появление белого налета в первые дни, который затем очищается, придавая органу ярко-малиновый цвет с выраженными грибовидными сосочками к четвертому дню болезни
- Шелушение – отторжение верхнего слоя эпидермиса, начинающееся на лице через неделю после начала болезни и распространяющееся на ладони и подошвы в виде пластинчатого отслоения кожи к третьей неделе
- Лимфаденит – увеличение и болезненность переднешейных лимфатических узлов, которые становятся плотными на ощупь и могут достигать размера фасоли или лесного ореха
- Интоксикация – общая слабость, тошнота, рвота, боли в животе и отсутствие аппетита, обусловленные действием эритротоксина, выделяемого возбудителем инфекции
- Бледный носогубный треугольник — участок кожи вокруг рта, остающийся бледным и свободным от сыпи на фоне ярко-красных щек и подбородка, что является характерным диагностическим признаком
- Тахикардия – учащение сердечного ритма, соответствующее степени повышения температуры тела, иногда превышающее нормальные возрастные показатели из-за токсического воздействия на миокард
- Десквамация – процесс отслаивания кожи, который подтверждает перенесенную инфекцию даже при стертом течении клинической картины и отсутствии выраженной сыпи в острый период
Диагностика
Скарлатина представляет собой острую инфекционную болезнь, вызываемую бета-гемолитическим стрептококком группы А. Механизм развития заболевания связан с проникновением возбудителя через слизистые оболочки зева или поврежденные кожные покровы. Ключевым патогенетическим фактором выступает эритротоксин, который распространяется по кровотоку и вызывает системную воспалительную реакцию. Токсин повреждает мелкие сосуды, что приводит к характерной сыпи, и воздействует на нервную систему, вызывая симптомы интоксикации. Иммунный ответ организма формирует антитоксический иммунитет, который обычно сохраняется пожизненно, однако повторные случаи возможны при заражении другими серотипами стрептококка. Своевременное выявление возбудителя критически важно для назначения этиотропной терапии и профилактики тяжелых осложнений, таких как ревматизм или гломерулонефрит. Диагностический поиск направлен на подтверждение бактериальной природы воспаления и оценку тяжести состояния пациента.
Врач использует комплекс лабораторных и клинических методов для верификации диагноза:
Врач использует комплекс лабораторных и клинических методов для верификации диагноза:
- фарингоскопия для визуальной оценки состояния зева, миндалин и наличия гнойных налетов;
- общий анализ крови для выявления лейкоцитоза, нейтрофилеза и ускорения скорости оседания эритроцитов;
- бактериологический посев из зева для выделения культуры стрептококка и определения чувствительности к препаратам;
- экспресс-тест на стрептококк группы А для получения предварительного результата в течение пятнадцати минут;
- общий анализ мочи для контроля функции почек и исключения раннего поражения клубочкового аппарата;
- электрокардиография при наличии жалоб на боли в сердце для оценки проводимости и ритма;
- биохимический анализ крови для определения уровня антистрептолизина-О и подтверждения стрептококковой этиологии;
- ультразвуковое исследование органов брюшной полости при выраженном болевом синдроме в животе для исключения хирургической патологии.
Лечение
Терапия скарлатины требует комплексного подхода и строгого соблюдения медицинских назначений. Основную роль в ведении пациента играет врач-педиатр или детский инфекционист. Госпитализация показана только при тяжелых формах болезни, наличии осложнений или невозможности изолировать ребенка в домашних условиях. В большинстве случаев лечение проводят амбулаторно под регулярным контролем специалиста. Главная цель терапии — эрадикация возбудителя, предотвращение распространения инфекции и профилактика поздних осложнений. Отказ от приема антибактериальных препаратов значительно повышает риск развития ревматической лихорадки, пороков сердца и поражения почек.
Этиотропная терапия
Устранение причины заболевания возможно только с помощью антибактериальных препаратов. Стрептококк группы А сохраняет высокую чувствительность к пенициллинам, что делает их препаратами первого выбора. Курс лечения должен быть полным, даже если симптомы исчезли на вторые сутки. Прерывание терапии способствует выживанию устойчивых штаммов бактерий и хронизации инфекции.
Схемы назначения медикаментов включают следующие группы:
Симптоматическое лечение
Облегчение состояния ребенка требует воздействия на отдельные проявления болезни. Жаропонижающие средства используют при температуре выше тридцати восьми с половиной градусов Цельсия или при плохой переносимости лихорадки. Препараты на основе ибупрофена или парацетамола снижают температуру и уменьшают болевой синдром.
Мероприятия по устранению симптомов включают:
Режим и уход
Организация быта влияет на скорость выздоровления. В острый период необходим постельный режим до нормализации температуры тела. Изоляция ребенка предотвращает заражение окружающих. Стрептококк передается воздушно-капельным путем и через предметы обихода.
Правила содержания больного ребенка:
Диетическое питание
Пища должна быть щадящей для воспаленной слизистой оболочки зева. Исключают продукты, вызывающие механическое или химическое раздражение. Питание должно обеспечивать достаточное количество энергии для борьбы с инфекцией.
Рекомендации по составлению рациона:
Профилактика осложнений
Осложнения скарлатины делятся на ранние и поздние. Ранние возникают в первые недели болезни из-за распространения инфекции на соседние органы. Поздние развиваются через две – четыре недели вследствие иммунных реакций организма.
Возможные последствия отсутствия лечения включают:
Специфика лечения при аллергическом фоне
У детей с отягощенным аллергоанамнезом риск лекарственных реакций выше. Выбор антибиотика проводят с особой осторожностью. Предпочтение отдают препаратам с минимальным риском перекрестной аллергии.
Меры предосторожности включают:
Восстановительный период
Период реконвалесценции длится до одного месяца. Организм восстанавливает силы и иммунную защиту. В это время сохраняется риск переохлаждения и присоединения вторичной инфекции.
Рекомендации для периода выздоровления:
ВАЖНО: ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА. Информация, представленная в данной статье, носит исключительно ознакомительный и рекомендательный характер. Она не заменяет очную консультацию врача, постановку диагноза и назначение лечения. Современные протоколы терапии подбираются индивидуально с учетом особенностей организма каждого пациента. Пожалуйста, не занимайтесь самолечением; при появлении симптомов заболевания обязательно обратитесь к специалисту.
Этиотропная терапия
Устранение причины заболевания возможно только с помощью антибактериальных препаратов. Стрептококк группы А сохраняет высокую чувствительность к пенициллинам, что делает их препаратами первого выбора. Курс лечения должен быть полным, даже если симптомы исчезли на вторые сутки. Прерывание терапии способствует выживанию устойчивых штаммов бактерий и хронизации инфекции.
Схемы назначения медикаментов включают следующие группы:
- Пенициллины природного и полусинтетического ряда принимают перорально в течение десяти дней для полного уничтожения очага инфекции.
- Макролиды назначают при наличии аллергии на пенициллины или непереносимости бета-лактамных антибиотиков в возрастных дозировках.
- Цефалоспорины первого и второго поколения используют как альтернативную линию терапии при неэффективности основных препаратов.
- Линкозамиды применяют в редких случаях рецидивирующего течения или носительства стрептококка в очагах хронической инфекции.
Симптоматическое лечение
Облегчение состояния ребенка требует воздействия на отдельные проявления болезни. Жаропонижающие средства используют при температуре выше тридцати восьми с половиной градусов Цельсия или при плохой переносимости лихорадки. Препараты на основе ибупрофена или парацетамола снижают температуру и уменьшают болевой синдром.
Мероприятия по устранению симптомов включают:
- полоскание горла растворами антисептиков или отваром ромашки для механического очищения миндалин от налета;
- обильное теплое питье для снижения концентрации токсинов в крови и предотвращения обезвоживания;
- обработку кожи увлажняющими кремами в период шелушения для предотвращения зуда и вторичного инфицирования;
- применение сосудосуживающих капель в нос при выраженном отеке слизистой и затруднении носового дыхания;
- использование антигистаминных препаратов при сильном зуде кожи или аллергической реакции на лекарства;
- витаминотерапию для поддержки иммунной системы и ускорения восстановительных процессов в организме;
- местное применение спреев с анестетиком при выраженной боли в горле, препятствующей приему пищи.
Режим и уход
Организация быта влияет на скорость выздоровления. В острый период необходим постельный режим до нормализации температуры тела. Изоляция ребенка предотвращает заражение окружающих. Стрептококк передается воздушно-капельным путем и через предметы обихода.
Правила содержания больного ребенка:
- выделение отдельной комнаты или ограничение контакта с другими членами семьи на срок не менее десяти дней;
- ежедневная влажная уборка помещения с использованием дезинфицирующих средств для удаления пыли с бактериями;
- проветривание комнаты каждые два часа по пятнадцать минут для обеспечения притока свежего воздуха;
- использование отдельной посуды, полотенец и средств гигиены, которые кипятят или обрабатывают антисептиками;
- ограничение физической активности в течение трех недель после начала болезни для профилактики осложнений на сердце;
- контроль за регулярным опорожнением кишечника для своевременного выведения токсинов из организма;
- соблюдение тишины и спокойной обстановки для снижения нагрузки на нервную систему в период интоксикации.
Диетическое питание
Пища должна быть щадящей для воспаленной слизистой оболочки зева. Исключают продукты, вызывающие механическое или химическое раздражение. Питание должно обеспечивать достаточное количество энергии для борьбы с инфекцией.
Рекомендации по составлению рациона:
- предпочтение жидкой и полужидкой консистенции блюд, таких как супы-пюре, каши и кисели, для облегчения глотания;
- исключение острой, соленой и кислой пищи, которая усиливает боль в горле и провоцирует кашель;
- отказ от твердых продуктов, сухарей и орехов, способных травмировать отечные миндалины и вызвать кровотечение;
- употребление нежирных сортов мяса и рыбы в отварном виде для восполнения потребности в белке;
- включение в меню кисломолочных продуктов для поддержания микрофлоры кишечника на фоне приема антибиотиков;
- приготовление компотов из сухофруктов и морсов из некислых ягод для насыщения организма витаминами и жидкостью;
- дробное питание небольшими порциями пять – шесть раз в день для снижения нагрузки на пищеварительную систему.
Профилактика осложнений
Осложнения скарлатины делятся на ранние и поздние. Ранние возникают в первые недели болезни из-за распространения инфекции на соседние органы. Поздние развиваются через две – четыре недели вследствие иммунных реакций организма.
Возможные последствия отсутствия лечения включают:
- Отит и мастоидит проявляются болью в ухе, снижением слуха и гнойными выделениями из слухового прохода.
- Паратонзиллярный абсцесс характеризуется накоплением гноя в клетчатке вокруг миндалин и требует хирургического вскрытия.
- Лимфаденит переходит в гнойную форму с образованием свищей и некрозом тканей шейных лимфоузлов.
- Гломерулонефрит проявляется отеками, изменением цвета мочи и повышением артериального давления из-за поражения почек.
- Ревматизм поражает клапаны сердца, суставы и нервную систему, приводя к формированию хронических пороков.
- Пневмония возникает при аспиранции инфекции в нижние дыхательные пути и требует интенсивной терапии в стационаре.
- Миокардит проявляется одышкой, бледностью и нарушением ритма сердечных сокращений из-за воспаления сердечной мышцы.
Специфика лечения при аллергическом фоне
У детей с отягощенным аллергоанамнезом риск лекарственных реакций выше. Выбор антибиотика проводят с особой осторожностью. Предпочтение отдают препаратам с минимальным риском перекрестной аллергии.
Меры предосторожности включают:
- сбор подробного анамнеза о предыдущих реакциях на медикаменты перед началом курса терапии;
- проведение кожных проб при необходимости использования потенциально опасных групп антибактериальных средств;
- назначение антигистаминных препаратов профилактически в течение всего курса лечения для снижения сенсибилизации;
- исключение из рациона продуктов-аллергенов, таких как цитрусовые, шоколад и красные ягоды, на период болезни;
- использование гипоаллергенных средств гигиены для ухода за кожей в период шелушения и сыпи;
- мониторинг кожных покровов на предмет появления новых высыпаний после начала приема лекарств;
- готовность к коррекции схемы лечения при появлении признаков лекарственной аллергии или непереносимости.
Восстановительный период
Период реконвалесценции длится до одного месяца. Организм восстанавливает силы и иммунную защиту. В это время сохраняется риск переохлаждения и присоединения вторичной инфекции.
Рекомендации для периода выздоровления:
- постепенное расширение физической активности начиная с прогулок на свежем воздухе в спокойном темпе;
- избегание мест скопления людей и контактов с больными респираторными инфекциями для защиты ослабленного иммунитета;
- продолжение витаминной поддержки и сбалансированного питания для восполнения дефицита нутриентов;
- соблюдение режима сна и отдыха для нормализации работы нервной системы после интоксикации;
- проведение закаливающих процедур только после полного разрешения врача и восстановления нормальных показателей крови;
- наблюдение у кардиолога и нефролога при наличии изменений в анализах или жалоб со стороны соответствующих органов;
- отвод от профилактических прививок на срок один месяц после полного клинического выздоровления.
ВАЖНО: ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА. Информация, представленная в данной статье, носит исключительно ознакомительный и рекомендательный характер. Она не заменяет очную консультацию врача, постановку диагноза и назначение лечения. Современные протоколы терапии подбираются индивидуально с учетом особенностей организма каждого пациента. Пожалуйста, не занимайтесь самолечением; при появлении симптомов заболевания обязательно обратитесь к специалисту.